Kariesscreentest
Der Kariesscreentest wird zur Bestimmung der Keimzahlen von Laktobazillen und Streptokokkus mutans durchgeführt. Geringe Keimzahlen stellen dabei ein geringes Kariesrisiko, hohe Keimzahlen ein hohes Kariesrisiko dar. Basierend auf dem Ergebnis – und weiterer, nicht bakteriologischer Risikoparameter – entscheidet der Patient mit Unterstützung des Arztes, welche der folgenden therapeutischen Maßnahmen ergriffen werden.
In der S2k-Leitlinie Kariesprophylaxe bei bleibenden Zähnen ist die grundlegende Empfehlung, dass Patienten mit einem erhöhten Kariesrisiko eine Teilnahme an strukturierten Prophylaxeprogrammen empfohlen wird. Die Untersuchung subklinischer Risikoparameter eröffnet diese Möglichkeit einer diagnosebasierten Individualprophylaxe (DIP), wie sie auch von Prof. Dr. Zimmer vorgeschlagen wird.
Wenn Sie nicht sicher sind, öffnen Sie die 4 Risikomöglichkeiten und bestimmen Sie das Risiko anhand des mikrobiologischen Befundes und der weiterführenden nicht bakteriologischen Speichelparameter.
NIEDRIGES RISIKO
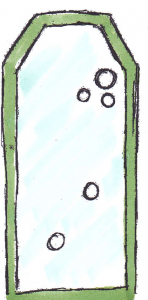
Laktobazillen*

Mutansstreptokokken*
*Grafische Darstellung der Testergebnisse
Bewertung
Geringe Kariesgefährdung, weitergehende Sanierungsmaßnahmen möglich.
Therapie
Professionelle Maßnahmen:
- Regelmäßige Kontrolluntersuchungen in der zahnärztlichen Praxis
- Basisprophylaxe (1 – 2 mal pro Jahr)
- Kariesrisikobestimmung alle 3 Jahre
- Maßnahmen bei ungenügender Pufferkapazität oder Sekretionsrate
- Regelmäßige Röntgenkontrolle alle 3 Jahre
- Regelmäßige Reevaluation der individuellen Kariesgefährdung insbesondere bei sich verändernden Lebensbedingungen oder sich verändernden Bedingungen im oralen System (vermehrter Zahndurchbruch bei Jugendlichen)
- Prävention der Wurzelkaries bei freiliegenden Zahnhälsen
- Basisprophylaxe
• Mundhygienestatus
• Aufklärung und Motivation
• Lokale Fluoridierung (z.B. Fluor Protector)
• Professionelle Zahnreinigung (z.B. Proxyt)
Häusliche Maßnahmen:
- Adäquate Mundhygiene einschließlich
- Approximalräume
- Verwendung fluoridhaltiger Hilfsprodukte,
z. B. Verwendung von fluroidhaltigem Speisesalz oder Fluoridgel - Ernährungsgewohnheiten beibehalten
- Freiliegende Wurzeloberflächen beachten
RISIKO
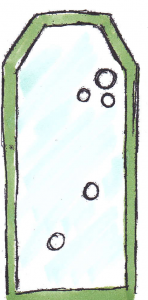
Laktobazillen*

Mutansstreptokokken*

Laktobazillen*

Mutansstreptokokken*
*Grafische Darstellung der Testergebnisse
Mikrobiologischer Befund
Sehr hohes Infektionsniveau mit Mutansstreptokokken in Verbindung mit geringen Laktobazillenzahlen.
Bewertung
Hohes Infektionsniveau mit Streptokokkus mutans, geringe Laktobazillenzahlen.
Hohes Infektionsniveau mit Mutansstreptokokken (beinhaltet u. U. Hygienedefizite, Retentionsnischen, wie z.B. mangelhafte Randgestaltung bei Restaurationen, tiefe Fissuren und Grübchen, morphologische Schwachstellen) bei vermutlich geringem Zuckerkonsum.
Ungenügende Pufferkapazität und/oder ungenügende Sekretionsrate wirken stark risikoverstärkend. Weitergehende Sanierungsmaßnahmen sind nur eingeschränkt möglich und sollten erst durchgeführt werden, wenn die Ursache für den erhöhten Streptokokkus mutans Gehalt des Speichels gefunden und therapiert ist.
Therapie
- Regelmäßige Kontrolluntersuchungen in der zahnärztlichen Praxis
- Basisprophylaxe (2 – 4 mal pro Jahr), bei anhaltenden hohen Laktobazillenzahlen öfter)
- Maßnahmen bei ungenügender Pufferkapazität oder Sekretionsrate
- Kontrolle auf Wurzelkaries
- Kontrolle der Zuckerimpulse und Empfehlung von Zuckeraustauschstoffen
- Untersuchung von Plaqueprädilektionsstellen auf ihren Anteil an Mutansstreptokokken bei nachgewiesener Kariesaktivität (umschriebener demineralisierter Bereich)
- Applikation von chlorhexidinhaltigen Lacken nötig, alle 8 Wochen bis 3 Monate (40%iger CHX-Lack) 1 mal monatlich
- Regelmäßige Röntgenkontrollen (insbesondere bei Jugendlichen Bissflügelaufnahmen)
- Prävention der Fissurenkaries
- Kontrolluntersuchung mikrobiologischer Speichelparameter nach 1/2 bis 1 Jahr
- Optimale Mundhygiene und Approximalhygiene
- Kontrolle von freiliegenden Wurzeloberflächen
- Prävention der Wurzelkaries
- Überprüfung auf Gingivitis
- Applikation chlorhexidinhaltiger Lacke in Approximalräume, auf Risikoflächen und Plaqueprädilektionsstellen (Randgestaltung von Restaurationen, morphologische Schwachstellen, Zahnfehlstellungen, defizitäre Mundhygienebereiche [Beeinflussung der Rekolonisierungsgeschwindigkei
t]) - Applikation von chlorhexidinhaltigen Lacken/Gelen
- Durchführung einer Intensivtherapie zur Reduduktion kariesrelevanter Keime unter Verwendung einer Applikationshilfe
- Verwendung eines Zinnfluorid-Präparates
- Prävention der Fissurenkaries (Kinder und Jugendliche, auch im Milchgebiss)
- Fissurenversiegelung aller verfärbten oder intakten Fissurensysteme (Entfernung aller Verfärbungen (minimal-invasives Vorgehen)
- Regelmäßige Röntgenkontrolle (insbesondere bei Jugendlichen Bissflügelaufnahmen)
- Kontrolluntersuchung mikrobiologischer Speichelparameter ein halbes Jahr nach Abschluss der Intensivtherapie
- Aufklärung (Schwangere/junge Mutter) über die Übertragungswege und Übertragungsverhinderungen
- Maßnahmen der Primär-Primär Prophylaxe
- Optimale Glattflächen und Approximalraumhygiene
- Verwendung fluoridhaltiger Hilfsprodukte
- Verwendung von fluoroidhaltigem Speisesalz oder Fluoridgel (insbesondere zinnfluorid- und/oder aminfluoridhaltige Verbindungen)
- Starke Beschränkung der Anzahl der Zuckerimpulse (nicht über 3 pro Tag) unter Verwendung von Zuckeraustauschstoffen, insbesondere im Anschluss an häusliche oder professionelle Chlorhexidinapplikationen.
- Prävention der Wurzelkaries
- Häusliche Maßnahmen bei ungenügender Pufferkapazität oder Sekretionsrate
HOHES RISIKO

Laktobazillen*

Mutansstreptokokken*
*Grafische Darstellung der Testergebnisse
Bewertung
Therapie
- Regelmäßige Kontrolluntersuchungen in der zahnärztlichen Praxis
- Basisprophylaxe (alle 2 Monate)
- Professionelle Zahnreinigung (mit CHX-Gel)
- Maßnahmen bei ungenügender Pufferkapazität oder Sekretionsrate
- Kontrolle auf Wurzelkaries
- Optimale Mundhygiene und Approximalhygiene
- Intensivierte Ernährungsberatung
- Kontrolle der Zuckerimpulse und Empfehlung von Zuckeraustauschstoffen
- Kontrolle von freiliegenden Wurzeloberflächen
- Applikation chlorhexidinhaltiger Lacke in Approximalräume und auf Risikoflächen und Plaqueprädilektionsstellen (Randgestaltung von Restaurationen, morphologische Schwachstellen, Zahnfehlstellungen, defizitäre Mundhygienebereiche [
Rekolonisierungsgeschwindigkei t]) - Applikation von chlorhexidinhaltigen Lacken/Gelen
- Durchführung einer Intensivtherapie zur Reduktion kariesrelevanter Keime unter Verwendung einer Applikationshilfe
- Verwendung eines Zinnfluorid-Präparates
- Regelmäßige Röntgenkontrolle (insbesondere bei Jugendlichen Bissflügelaufnahmen)
- Prävention der Fissurenkaries (Kinder und Jugendliche, auch im Milchgebiss)
- Fissurenversiegelung aller verfärbten oder intakten Fissurensysteme (Entfernung aller Verfärbungen (minimal-invasives Vorgehen)
- Prävention der Wurzelkaries
- Überprüfung auf Gingivitis
- Kontrolluntersuchung mikrobiologischer Speichelparameter ein halbes Jahr nach Abschluss der Intensivtherapie
- Intensivierte Kontrollen der Kariesaktivität und Erfolgskontrolle
- Aufklärung (Schwangere/junge Mutter) über die Übertragungswege und Übertragungsverhinderungen
- Maßnahmen der Primär-Primär Prophylaxe
- Intensivierung von Mundhygienemaßnahmen einschließlich Approximalhygiene
- Zahnseide
- Verwendung fluoridhaltiger bzw. zinnfluoridhaltiger Mundhygienehilfsmittel
- Regelmäßige Verwendung von amin- und/oder zinnfluoridhaltigen Gelen
- Verwendung von fluoroidhaltigem Speisesalz oder Fluoridgel (insbesondere zinnfluorid- und/oder aminfluoridhaltige Verbindungen)
- Starke Beschränkung der Anzahl der Zuckerimpulse (nicht über 3 pro Tag) unter Verwendung von Zuckeraustauschstoffen (u.a. xylithaltige Kaugummis), insbesondere im Anschluß an häusliche oder professionelle Chlorhexidinapplikationen (Beeinflussung der Rekolonisierungsgeschwindigkei
t) - Häusliche Maßnahmen bei ungenügender Pufferkapazität
- Prävention der Wurzelkaries
- Häusliche Maßnahmen bei ungenügender Pufferkapazität oder Sekretionsrate
- Maßnahmen der Primär-Primär Prophylaxe
Die Pufferkapazität
Befund
Erklärung
Therapievorschlag
Eine sehr gute oder gute Pufferkapazität ist Ausdruck einer guten Abwehrsituation in der Mundhöhle. Das bedeutet, dass insbesondere bei extrem guter Speichelfließrate das orale Biotop eine bis zu gewissen Grenzen gute Verteidigungslinie gegenüber Nahrungs- und Plaquesäuren aufbauen kann.
Keine weitere Therapie notwendig
- Applikation von fluoridhaltigen Lacken zum Schutz vor Schmelzkaries und Wurzelkaries
- Zusätzliche Applikation von chlorhexidinhaltigen Lacken zum Schutz vor Schmelzkaries und Wurzelkaries
- Verwendung bicarbonathaltiger Zahnpasten
- Anwendung von Applikationshilfen
- Intensivierung von zahnärztlichen Betreuungsmaßnahmen, insbesondere professionelle Zahnreinigungsmaßnahmen und Recallintervalle
- Kontrolle auf Halitosis
- Weitere Maßnahmen zur Therapie der Hyposalivation/Xerostomie bei extrem erniedrigter Speichefließrate (unter 0,5ml/min)
- Überprüfung auf Nebenwirkung umfangreicher Medikation (Folgen systemischer Medikation)
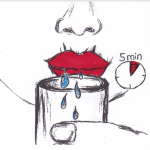
- Sekretionsfördernde Maßnahmen: Verwendung xylithaltiger Kaugummis 3 mal tägl., 2 Stück für je 5 min
- Gustatorische Stimulation durch zuckerfreie Lutschpastillen
- Erhöhung der Speichelfließrate durch kauaktives Verhalten
- Reduktion saurer Speisen und Getränke
- Grundsätzliche Reduzierung kariogener Zwischenmahlzeiten
- Kauaktive Ernährung
- Zahnpasten mit Natriumbikarbonat
- Regelmäßige Applikation von Fluoridspülungen oder fluoridhaltigen Gelen u. U. in Applikationshilfen (Medikamententräger) 2 mal wöchentlich je 5 min. Bei stark reduziertem Speichelfluß (‹0,5ml/min) ein- bis zweimal täglich.
- Applikation von Speichel-Ersatzmitteln
- Ausreichende Flüssigkeitszufuhr
- Maßnahmen zur Therapie ev. vorhandener Halitosis
Die Sekretionsrate
Befund
›1ml/min
= 1ml/min
‹0,5 ml/min
Erklärung
Sehr gute Sekretionsrate
Ausreichende Sekretionsrate
Schlechte Sekretionsrate, keine ausrei-
chende Clearance, vermehrte Plaquebildung, Zahnfleichprobleme, Foetor ex ore, hohe Kariesgefährdung, Allgemeine Anamnese (Medikamente)
Therapievorschlag
Keine weitere Therapie notwendig
Keine weitere Therapie notwendig
CHX Lacke/Gele, Applikationsfolie für fluoridhaltige
Gele, Kauaktivität fördern (Ernährung, Kaugummi),
Speichelsubstitution (Saliva Natura, Aldiamed u.a.)
Präventionssitzungen intensivieren (je nach Gesamtbe-
fund 4 mal/jährlich
Der Speichel pH
Befund
Erklärung
Therapievorschlag
› pH7
‹ pH7
Guter Speichel pH Wert
Ungünstiger Speichel pH Wert, Gefährdung freiliegender Wurzeloberflächen, allgemeine Kariesgefährdung
Keine weitere Therapie notwendig
Maßnahmen zum Schutz der Zahnhälse, CHX Lacke/
Gele, Fluoridierungskonzept Lacke/Gele, intensivierte
präventive Betreuung
